Самые редкие, самые ранние
- Вы участвовали во Всероссийском конгрессе по педиатрии этим летом. Расскажите, какие проблемы там обсуждали и последуют ли за этим какие-то изменения в здравоохранении Алтайского края?
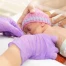
- Помимо общих векторов развития педиатрии и неонатологии, обсуждали возможность расширения скрининга младенцев. Сейчас их тестируют на пять заболеваний: фенилкетонурия, адреногенитальный синдром, муковисцидоз, галактоземия, гипотериоз.
Это редкие заболевания, может быть один случай на 1000. Такие дети требуют особого внимания, но при вовремя назначенной терапии они растут и развиваются так же, как и все остальные.
Теперь в скрининг войдут 30 заболеваний, в том числе, спинальная мышечная амиотрофия. А также многие обменные нарушения, которые сложно диагностировать: врожденные патологии часто маскируются под другие заболевания, и врачи достаточно поздно определяют их.
Надо понимать, что больных детей в результате такого скрининга окажется больше, чем по статистике мы имеем сейчас. Но мы будем диагностировать риски с самого рождения, а не ждать, когда болезнь себя клинически проявит. Лечение можно будет начать раньше. Это такая превентивная, профилактическая медицина.

- Как будет проходить такой скрининг?
- Те пять заболеваний, на которые мы тестируем новорожденных сейчас, по-прежнему будем делать в Барнауле. Остальные анализы, скорее всего, «поедут» в окружные лаборатории в Иркутске или Томске.
Тут надо оговориться, что результаты скрининга придут не в родильный дом, а в поликлинику по месту пребывания новорожденного. Так что при выписке нужно указывать актуальный адрес «выбывания» мамы. Часто случается, что люди проживают не по прописке, а в другом районе или городе.
В будущем планируется, что результаты станут выкладывать в личном кабинете на портале Госуслуг.
- Когда введут расширенный скрининг?
- Срок - с 1 января 2023 года. Но пока неизвестно, все ли территории войдут в программу сразу. Это зависит от готовности лабораторий.
До введения скрининга на те самые пять заболеваний у нас в год четыре-пять детей погибали, например, от адреногенитального синдрома. Критической точкой была третья неделя жизни, когда надпочечники переставали вырабатывать адреналин.
В том числе, благодаря раннему выявлению заболеваний, последующему наблюдению и реабилитации, мы снизили младенческую смертность в крае в 2021 году до рекордного уровня - 4,5 случаев на 1000 человек. Такой же показатель и в среднем по России. 30 лет назад он достигал 20.
Факт
Младенцами считаются дети до года. До четырех лет - дети раннего возраста.

Нужна мама и молоко
- Какие еще события способствовали такому рекорду?
- Это большая работа, в первую очередь, акушерско-гинекологической службы - выявление женщин из групп высокого риска и определение их для родоразрешения в специализированные учреждения. Чтобы они рожали младенцев с патологиями и экстремально низкой массой тела там, где весь персонал готов принять такого ребенка, а не в районных больницах, где это событие станет сюрпризом для врача.
Еще один фактор - совершенствование технологий выхаживания. Проще говоря, смертность пошла на убыль в последние пять лет, когда в реанимации пустили матерей и стали кормить недоношенных детей грудным молоком.
Даже федеральные клиники долгое время считали, что мама совершенно не нужна: она принесет дополнительные инфекции - а для кормления достаточно специальных смесей. Но мировой опыт показал, что это не так. Сотрудники научного центра перинатологии имени Кулакова в свое время перенимали практику у коллег из Швеции и Японии, где младенческая смертность вообще 1,2 случая на 1000.
Эта практика оказалась очень проста: пустить к ребенку маму с «домашней» микрофлорой, соблюдать температурный режим, оградить детей от света и шума. И они выживают даже с экстремальными показателями.
Третий фактор - создание реанимационно-консультативных центров. Для младенцев, появившихся на свет в районных родильных домах, таким стал «Дар». Для детей с 0 до 18 лет, которые заболели дома, центр создан при нашем учреждении.
Если этим детям требуется вывоз на более высокий уровень, они оказываются в Барнауле в течение нескольких часов, в том числе, при помощи санитарной авиации.
Цифра
Около 10% от всех детей, рождающихся в мире, - недоношены. Из 19 тыс. родов в 2021 году в Алтайском крае раньше срока - до 37-й недели – прошли 1800.

Прибавьте 600
- Новые цифровые технологии как-то облегчили задачу снижения смертности?
- Мы широко можем пользоваться консультациями с федеральными центрами. Наши главные партнеры - Российская детская клиническая больница и клиника Санкт-Петербургского государственного педиатрического университета. Мы можем отправлять им для оценки истории болезни пациентов. И самих пациентов, если это требуется.
Многое стало возможным благодаря электронному документообороту. Карточки «проблемных» пациентов из районов края видны врачам учреждений третьего уровня. То есть новорожденный выписался от нас, и мы можем буквально смотреть, как он растет.
Педиатр может не обратить внимание на изменение показателей, но в консультативном центре все увидят. Например, ребенок за первый месяц жизни должен прибавить 600 граммов, а он прибавил 200, за второй - 800, а по факту 150. Мы можем отслеживать все показатели, вызывать пациента на себя и разбираться, в чем причина: это дефекты питания или обменные нарушения.
В нашем центре мы ведем таких детей до трех лет - недоношенных, перенесших при рождении критические состояния, прооперированных с пороками сердца. Они не брошены на произвол судьбы.
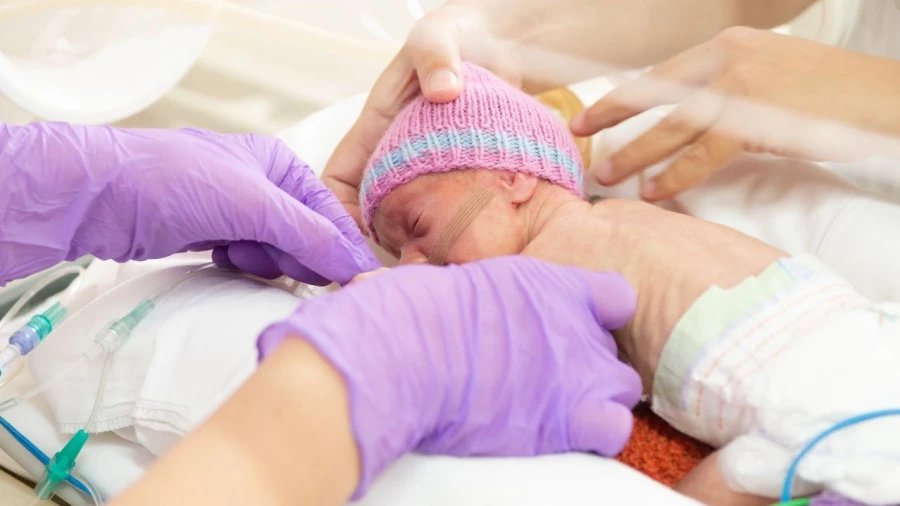
Немедленно реабилитировать
- Младенцу ведь важно не только выжить, но и как-то интегрироваться в жизнь. Что делается в плане реабилитации детей с проблемами здоровья?
- Отделения реабилитации в стране в основном создавались по инициативе самих медицинских учреждений и региональных департаментов здравоохранения. С этого года они развиваются активнее при поддержке федерального центра.
Планируется, что система будет многоуровневой. У нас, например, уже есть отделение реабилитации, где детьми занимаются с трехмесячного возраста. Предполагается, что реабилитологи появятся везде, вплоть до отделений реанимации, то есть с самого раннего этапа мы начнем восстанавливать утраченные функции или делать все, чтобы не допустить этой утраты.
У детей с одинаковым заболеванием оно протекает совершенно по-разному. Схемы лечения и прогнозы тоже разные. Развитие реабилитации - это, по сути, создание персонифицированной медицины, к которой мы всегда стремились. Теперь это - не какая-то далекая перспектива, а вполне осязаемый завтрашний день.
Факт
Три-пять младенцев из 1000 родившихся у абсолютно здоровых женщин во всем мире по разным причинам требуют реанимации.

Безответственное родительство
- Мы никогда не сможем свести смертность к полному нулю? Отчего погибают те самые 4,5 младенца на тысячу рожденных?
- Раньше в причинах летальных исходов на первом месте были пороки развития. Теперь пренатальная диагностика позволяет нам видеть эти пороки внутриутробно. Если они несовместимы с жизнью, беременность прерывается. А если совместимы, то пациент будет рождаться в том месте, где надо. Например, если ребенку нужно серьезное кардиохирургическое вмешательство, беременную женщину отправят в клинику Мешалкина. Или отправят туда ребенка сразу после рождения.
Теперь у нас на первом месте инфекции. И вот это настоящая проблема. Новорожденные погибают, по сути, из-за недостаточного внимания мам и пап к своему здоровью. Такое вот безответственное родительство.
Часть инфекций - венерические заболевания. Плюс воспалительные процессы урогенитального тракта и грибковые заболевания женской половой системы. Вступая в беременность, можно и обязательно нужно убрать все местные инфекции. Во время, собственно, беременности делать это поздно - медикаменты достаточно тяжелые и могут нанести вред плоду.
Более чем 70% недоношенных детей рождаются как раз по причине инфекций у матери. Увы, риск летального исхода для инфицированного младенца очень высок. Врожденные пневмонии, воспаления мозга или кишечника - не редкость. Антибактериальная терапия при этом нужна непростая. Она может включать и тяжелые антибиотики, если возбудитель устойчив.
И если на пороки развития мы можем повлиять, то вот от таких случаев не застрахованы. И ничего с этой ситуацией не поделать, кроме как пропагандировать здоровый образ жизни, в том числе, на уровне женских консультаций.
В 2021 году мы потеряли 227 детей от 0 до 17 лет. Из них 50 погибли от болезней новорожденности – то есть до года. Классический пример: полугодовалый ребенок в обед закашлял-засопливил, к ночи отказался от еды. И только к утру родители звонят в «Скорую помощь».
Для ребенка до года отказ от еды абсолютно неестественен. И надо сразу бить в колокола. Люди думают: давайте ночь переждем, а завтра пойдем в поликлинику. В большинстве случаев «завтра» для таких детей не наступает.

Не укутывать в подушки
- Есть еще синдром внезапной детской смерти. Какое у него место среди причин гибели малышей?
- Есть рекомендации ВОЗ по уходу за ребенком. Там, например, четко прописано, что не надо укутывать его в одеяла и укладывать в подушки и перины, а курение в помещении, где находится младенец, увеличивает риск синдрома внезапной смерти на 30%.
Есть ряд заболеваний, которые повышают риск. Это должны указывать в выписке. Сейчас эти заболевания успешно лечатся и профилактируются. Но социальный фактор никуда не денешь – потребляемые родителями табак и алкоголь, недостаточное питание и прочее.
На эти факторы обращал внимание еще Михаил Ломоносов, когда про инфекционные заболевания еще знать не знали. Он говорил, например, что детей нельзя крестить в зимнее время (чтобы не нести мокрого ребенка по морозу домой), нельзя оставлять их с малолетними братьями и сестрами или со старыми родственниками и нельзя кормить детей до года тем, что едят взрослые.
Это было задолго до современных рекомендаций, и, в общем-то, мы особо нового ничего не придумали.
Я помню времена, когда большинству младенцев, умерших дома, ставился диагноз «синдром внезапной детской смерти». В прошлом году такой диагноз подтвердился только в двух случаях. То есть при ближайшем рассмотрении мы теряем детей вовсе не внезапно.
Цифра
42,5 ребенка из 1000 от 0 до 17 лет погибают от разных причин в России каждый год.

Не по собственной воле
- Поговорим о детях старше одного года. Какие у них риски?
- На первом месте среди причин смертности у детей вот уже несколько лет, увы, стоят несчастные случаи – треть от общего количества - эти дети вообще не должны были умереть.
Пожары, утопления, суициды. Малыши находят и выпивают технические жидкости и лекарства, старшие травятся алкоголем и наркотиками. Нередки случаи, когда пьяные родители не заметили собственного ребенка и, паркуясь, наехали на него машиной. Или разбились вместе с детьми в ДТП.
Многие не считают нужным использовать в машине детские кресла. Говорят: «Мы же как-то ездили без них, и ничего – все живы». Но забывают, что за 20 лет кардинально изменились сами автомобили, их количество и скоростные режимы.
Все это не зависит от здравоохранения. Эти причины должны профилактировать другие ведомства – социальные службы, полиция, школа.
Разумеется, сами родители должны пересмотреть свое отношение к детям. Возьмем категорию от 0 до 4 лет. В прошлом году умерли 123 ребенка. Ну, как ребенок от 0 до 4 лет по собственной воле может попасть в беду? Все – от недосмотра.

- Чем болеют современные дети?
- На первом плане в Алтайском крае – болезни нервной системы, психиатрические проблемы. Далее – болезни органов дыхания, сердца и сосудов.
Проблема с болезнями нервной системы объясняется, в том числе, к сожалению, избыточной диагностикой. Например, ребенок рождается путем кесарева сечения, ему ставят диазноз - перинатальное поражение центральной нервной системы или гипоксически-ишемическая энцефалопатия. И это закрепляется за ребенком на всю жизнь, увы.
В большинстве случаев не надо ничего предпринимать, с возрастом проблемы уйдут сами собой. Но невролог видит диагноз и выписывает лекарства. То есть мы «лечим» сам диагноз, а не ребенка.
Достаточно много детей с эндокринными проблемами – болезни щитовидной железы и сахарный диабет.
Цифра
96 детей с экстремально низкой массой тела - до одного килограмма - родились в Алтайском крае в 2021 году

Не наступить на грабли
- Как работает отделение экспертизы педиатрической помощи, которое вы возглавляете?
- Необходимость экспертиз связана с тем, что увеличилось количество жалоб от пациентов. Мы собираем пакет документов и смотрим, обоснована ли каждая из них.
Кроме того, экспертиза всегда назначается в случае летальных исходов. Мы должны понять, что и на каком этапе пошло не так. Это как с авиакатастрофами: обломки самолета разбираются до винтиков, чтобы восстановить ход событий.
Отделение экспертизы поначалу работало практически, как карательный орган, но сейчас у него другие функции. Помимо разбора и оценки самого случая, мы даем и рекомендации врачам. Ни одна жертва не может быть напрасной, и ситуация не должна повториться. То есть мы работаем как бы на опережение.
Если жалоба действительно обоснована, проблема может быть в недостаточной квалификации специалистов или оснащении больницы, в несоблюдении клинических рекомендаций и протоколов лечения. Есть масса причин. Все это обсуждается с персоналом и главными врачами, чтобы впредь не возникало никаких трагических ситуаций. Иначе мы так и будем наступать на одни и те же грабли.
С электронным документооборотом работа экспертов станет проще. Мы сможем в режиме реального времени смотреть цифровые амбулаторные и стационарные карты пациентов. В ряде учреждений уже их ввели. Многие вещи станут видны до того, как возникнет спорная или трагическая ситуация.
Более того, с апреля этого года в головных учреждениях региона по приказу федерального Минздрава создаются службы по внутреннему контролю качества медицинской помощи. Это поспособствует тому, что отношения «врач-пациент» станут более безопасными.
Иногда получается, что жалоба необоснованна. Мы указываем это в заключении, и тем самым медицинским работникам не приходится доказывать свою невиновность в разных инстанциях. Это, поверьте, немалый стресс для них.
Побочное действие
- Сколько экспертиз в год вы проводите?
- В прошлом году мы рассмотрели 97 летальных случаев детей до года. Плюс было восемь спорных случаев, когда клинический диагноз расходился с патологоанатомическим. И еще 24 жалобы законных представителей ребенка в региональный минздрав.
- Какие случаи вам приходится разбирать?
- Много случаев, когда мама с ребенком поступает, например, в инфекционный стационар с ОРВИ и жалуется, что врач не назначил антибиотики. Так и не должен был. Нам в свое время долго пришлось педиатров отучать от этой порочной практики, когда всем детям, независимо от тяжести состояния, с порога давали антибиотики.
Родители тоже, как правило, читают только первую часть инструкции к препарату – показания к применению - и упускают самые последние и самые интересные: противопоказания, побочные действия и взаимодействие с другими лекарственными средствами. Поэтому совершенно необоснованно требуют назначения препаратов, которые мало того, что не нужны, а еще и навредить могут.
Таких жалоб год от года становится все больше.

Процент от «прибыли»
- С чем, по-вашему, связано возрастающее количество нареканий на врачей, если мы все время говорим, что качество медпомощи становится лучше?
- Во-первых, с повышенным вниманием средств массовой информации. Не проходит недели, чтобы по какому-то каналу не рассказали про врачебную ошибку. Потом, может быть, разберутся, что ее вовсе не было, но это уже никому не интересно. Давайте поищем «врачебную ошибку» в Яндексе. Смотрите – 2 млн ссылок.
Люди смотрят телевизор, сидят в сети, видят какой-то случай и говорят: «О! А с нами же тоже такое было» - и пишут жалобу. Речь идет и о взрослых. Например, сейчас, когда пандемия коронавируса закончена, активизировались родственники погибших пациентов. Сразу нареканий не было, а теперь они считают, что бабушку загубили в больнице.
В последние годы многие юристы стали специализироваться на медицинской адвокатуре. Они сами находят родственников и предлагают им помощь в судах за, так сказать, процент от будущей «прибыли».

Лечите всё
- Многие врачи говорят, что требования пациентов растут год от года. Что вы думаете?
- Согласен. И это еще одна причина увеличения количества нареканий. 20 лет назад никто не жаловался, что прежде, чем лечь в стационар, надо купить шприцы и раствор для инъекций. Сейчас этого делать не надо, но запросы возрастают: человек лежит в больнице, условно говоря, с гриппом, но требует, чтобы дали таблетку еще и от хронического гастрита: раз уж мы тут – лечите всё.
Нет. В инфекционном стационаре есть препараты для лечения только инфекционных заболеваний. Больнице за счет средств ОМС оплачивается только тот случай, с которым пациент поступил. По некоторым заболеваниям эта сумма может составлять, например, 8 000 рублей. Если человек лежит в стационаре две-три недели, тут хоть бы на питание хватило.
Объясню. Возьмем опять же маму, которая требует провести прием у невролога и нейросонографию для ребенка с ОРВИ, который поступил в стационар. Случай ОРВИ стоит 11 тыс. рублей. Сумма фиксирована и не зависит от того, сколько дней он проведет в больнице, какие лекарства ему будут давать и какие процедуры делать.
Законченный случай лечения в неврологическом отделении стоит 48 тыс. рублей. Вот там вас примет невролог и назначит нейросонографию. А в инфекционном стационаре несколько раз сделают анализ крови и мочи, измерят температуру и дадут капли в нос.
Для стоимости лечения есть разные коэффициенты – понижающие или повышающие – по каждому заболеванию. Они зависят, в том числе, от уровня учреждения, в котором оказывается помощь.
Тяжелые состояния в периоде новорожденности, в том числе, при экстремально низкой массе тала, одни из самых дорогих, их стоимость доходит до 700 тыс. рублей. А есть относительно «дешевые» заболевания.
Например, в большинстве случаев при гастрите можно в поликлинике сделать ФГС, получить назначения от терапевта и лечиться дома. Занимать койку в гастроэнтерологии совершенно не обязательно.
Специальный вопрос
- Что ответите людям, которые говорят: «Рожали в поле и ничего» или «Кормить будем молоком прямо из коровы»?
- Скажу, что мне попадались дореволюционные данные статистики по Томской губернии. Так вот из 1000 детей до года умирало 500. Сейчас, напомню, 4,5.